107078, г. Москва, ул. Садовая-Спасская, д. 20, с. 1, помещение 1/2, этаж 2
Пн-Пт: 09.00-21.00
Сб-Вс: 10.00-20:00
107078, г. Москва, ул. Садовая-Спасская, д. 20, с. 1, помещение 1/2, этаж 2
Пн-Пт: 09.00-21.00
Сб-Вс: 10.00-20:00
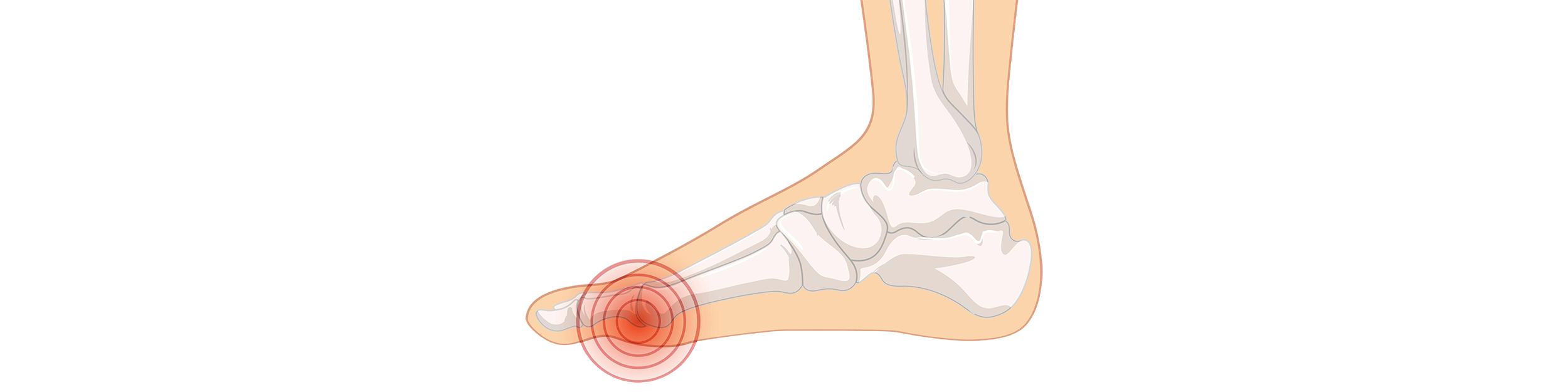
Подагра – это заболевание всего организма, суть которого заключается в отложении соли мочевой кислоты (моноурата натрия) в тканях, преимущественно в суставах стоп. Соли мочевой кислоты начинают откладываться в тканях при наличии избыточного количества мочевой кислоты в сыворотке крови (это гиперурикемия).
Соли скапливаются и образуют узелки – тофусы, которые нарушают функции тех органов и тканей, где их становится много. Кроме того, солевые отложения периодически вызывают воспаление – приступы подагры. Болезнь развивается преимущественно у мужчин: в возрасте 40-50 лет в 6-7 раз чаще, чем у женщин, в пожилом возрасте, после 60 лет – в 3 раза чаще.
Гиперурикемия – повышение сывороточного уровня мочевой кислоты выше 420 мкмоль/л, при этом уровне мочевой кислоты в организме происходит образование кристаллов моноурата натрия. Чем выше сывороточный уровень мочевой кислоты, тем выше риск развития подагры. У женщин формирования кристаллов возможно и при более низком уровне показателя в 360 мкмоль/л. Границы нормы содержания мочевой кислоты у мужчин лежат в диапазоне от 210 до 420 мкмоль/л, у женщин - от 150 до 350 мкмоль/л. Избыточное количество мочевой кислоты в организме возникает, если мочевая кислота либо вырабатываться в большом количестве (в результате поступления с пищей большого количества пуринов), либо плохо выводится почками.
Благоприятными факторами для развития гиперурикемии становятся:
Генетические факторы;
Избыточная масса тела и ожирение;
Повышение артериального давления (нарушает работу почек);
Прием алкоголя (нарушает выведение мочевой кислоты и провоцирует приступы);
Потребление большого количества животного белка (избыточное образование мочевой кислоты);
Приём мочегонных препаратов;
Нарушение обмена веществ с избыточным образованием мочевой кислоты.
Кристаллы солей мочевой кислоты, накапливающиеся в синовиальной жидкости и близлежащих тканях суставов, вызывают острый подагрический артрит.
Организм в ответ на накопление кристаллов в тканях, пытается их удалить и запускает механизм иммунного ответа. Происходит компенсаторный приток воды в клетки и накопление в очаге воспаления клеток иммунного ответа (провоспалительных цитокинов, хемокинов, нейтрофилов). Клинически этот процесс проявляется острым приступом артрита (отек, боль, воспаление сустава, местное повышение температуры). Острый приступ купируется препаратами, но воспалительный процесс переходит в хроническую форму.
Хронический, вялотекущий воспалительный процесс, связанный с наличием в суставах и окружающих тканях кристаллов моноурата натрия, протекает и вне острого приступа.
Основными клиническими симптомами подагры как у мужчин, так и у женщин становятся:
Рецидивирующие атаки острого артрита;
Очаговое накопление кристаллов уратов с образованием тофусов в тканях (в области суставов, мягких тканей, в различных органах);
Нефролитиаз (образование камней из солей мочевой кислоты в почках);
Подагрическая нефропатия (нарушение функции почек, которое может привести к почечной недостаточности).
Тофусы - мелоподобные узлы в тканях. Они начинают откладываться через 7-10 лет от начала заболевания. Началом заболевания считают первый приступ подагрического артрита.
Подагра - это болезнь с периодами обострений, сменяющихся ремиссией. Во время ремиссии человек чувствует себя совершенно здоровым. Периоды обострений сначала бывают редко, между первым и вторым приступом может пройти несколько лет, затем подагрический артрит начинает повторяться чаще и, как правило, дальше обострения происходят 1–2 раза в год.
В большинстве случаев подагра поражает первый плюснефаланговый сустав (сустав большого пальца стопы). Такая локализация процесса характерна для 50-65% больных. У 15–20% людей подагра начинается с поражения других суставов:
II–IV пальцев ног;
Голеностопного;
Коленного;
Редко – суставов рук.
В 5% случаев наблюдается полиартикулярный артрит, когда подагрический артрит возникает сразу в нескольких суставах (5 и более).
Для острого приступа подагры характерны:
Внезапная интенсивная боль в суставе. Может возникать в любое время суток, но чаще ночью или рано утром;
Невозможно дотронуться до больного сустава, даже прикосновение простыни вызывает нестерпимую боль (симптом «простыни»);
На протяжении нескольких часов быстро развиваются симптомы местного воспаления (отек области сустава, покраснение кожи над ним);
Значительное ограничение движений в пораженном суставе;
Полное спонтанное обратное развитие симптомов через 3–7–10 дней.
В развитии подагры выделяют 4 стадии:
Для постановки диагноза “подагра” достаточно обнаружить кристаллы моноурата натрия в синовиальной жидкости или тофусах.
Для этого проводят:
Ультразвуковое исследование суставов (обнаружение кристаллов соли мочевой кислоты);
Рентгенологическое исследование суставов помогает увидеть типичные признаки хронической подагры (не информативно на ранней стадии);
При атипичной локализации тофусов (различные отделы позвоночника, таз) возможно проведение магнитно-резонансной и компьютерной томографии.
При подозрении на подагру определяют сывороточный уровень мочевой кислоты. Однако, несмотря на то, что повышенный уровень мочевой кислоты является наиболее важным фактором риска развития подагры, он не всегда говорит о наличии болезни. Многие люди с гиперурикемией не имеют признаков развития подагры, а во время острого приступа подагрического артрита сывороточный уровень мочевой кислоты может быть в норме.
Соли мочевой кислоты из сустава до конца не уходят, под действием препаратов они могут частично рассасываться, но, при повышении уровня мочевой кислоты, кристаллы откладываются снова. Поэтому лечение подагры проводится на протяжении всей жизни пациента. Основу терапии составляют уратснижающие препараты (препараты, понижающие уровень мочевой кислоты в сыворотке крови).
Целью лечения является достижение нормативных показателей сывороточного уровня мочевой кислоты для предотвращения приступов артрита, рассасывания имеющихся отложений кристаллов моноурата натрия, купирования артрита (в случае обострения).
Для оптимального лечения подагры рекомендуется комбинация медикаментозных и немедикаментозных подходов.
Курс лечения подбирается исходя из показателей:
Специфических факторов (сывороточного уровня мочевой кислоты, количества обострений болезни, других результатов обследований);
Стадии болезни;
Общих факторов риска (возраст, пол, лишний вес, прием медикаментов, наличие сопутствующих заболеваний, генетические факторы).
При бессимптомном повышении уровня мочевой кислоты в сыворотке крови, диагноз “подагра” не ставится. Проводится лечение заболеваний и состояний, которые приводят к гиперурикемии, коррекция пищевого рациона и образа жизни.
При установленном диагнозе необходимо обучить пациента правильному образу жизни:
Снижению веса тела при ожирении;
Диете с ограничением пуринов животного происхождения (уменьшение в рационе мяса и морепродуктов, увеличение доли нежирных молочных продуктов);
Отказу от алкоголя или снижению количества употребляемых алкогольных напитков, особенно пива;
Ограничение приема подслащенных сахаром и фруктозой напитков.
Для лечения приступов подагры применяют нестероидные противовоспалительные препараты (НПВП) в комбинации с колхицином (противоподагрическое средство). Нередко к данной комбинации добавляют глюкокортикоиды для купирования обширного воспалительного процесса.
Лечение НПВП и колхицином желательно начинать как можно раньше от начала приступа артрита. Для этого врач обучает пациента самостоятельному применению указанных препаратов при развитии первых признаков острого приступа подагрического артрита. Дозу и схему приема препаратов подбирает врач, так как бесконтрольный прием высоких доз колхицина почти всегда провоцирует проявление нежелательных реакций на лекарство.
Лечение препаратами из группы глюкокортикоидов назначается при невозможности проведения терапии противовоспалительными средствами и/или колхицином. Глюкокортикоиды вводят внутрисуставно или внутримышечно, небольшие дозы этих препаратов могут также назначаться для приема внутрь.
В период ремиссии проводят уратснижающую терапию для понижения уровня мочевой кислоты в крови и снижения риска обострений болезни. Целью уратснижающей терапии является предупреждение образования новых конгломератов и растворение имеющихся кристаллов моноурата натрия. Для этого необходимо поддержание уровня мочевой кислоты ниже 360 мкмоль/л, при тяжелом течении заболевания - ниже 300 мкмоль/л.
Растворение кристаллов моноурата натрия в первые месяцы от начала уратснижающей терапии может приводить к увеличению частоты приступов артрита. Снизить силу и частоту приступов во время рассасывания накопленных депозитов соли можно при помощи терапии низкими дозами НПВП и колхицина на протяжении полугода. Дозы и схемы приема препаратов подбираются индивидуально для каждого пациента.
Хирургическое лечение при подагре не является основным методом терапии. Оперативное лечение применяют с косметической целью (убрать подкожные тофусы), либо для лечения возникших осложнений заболевания. Например, удаление тофусов проводят при сдавлении корешков спинномозговых нервов крупными конгломератами.
Диетотерапия является основным методом лечения для снижения уровня мочевой кислоты в сыворотке крови, для сокращения количества приступов артрита и для уменьшения отложения солей мочевой кислоты в суставах.
Для этого рекомендуется соблюдение диеты с низким содержанием пуринов (животных белков). При подагре назначают лечебный стол № 6 по М.И. Певзнеру.
Из рациона исключаются такие продукты, как:
Субпродукты (печень, почки, легкие, мозги, мясные и грибные бульоны, студень);
Мясо животных и птиц;
Колбасные изделия;
Рыба и морепродукты;
Грибы (белые, грузди, шампиньоны);
Острые закуски и приправы;
Бобовые (чечевица, зеленый горошек, бобы, фасоль)
Консервы и соленья;
Напитки (крепкий чай, кофе, какао, шоколад);
Алкогольные напитки.
Ограничивается употребление щавеля, шпината, ревеня, сельдерея, перца, редиса.
При всех формах подагры назначают обильное питье: молока, отваров плодов шиповника, яблок, соков из свежих сырых ягод, фруктов, мочегонного чая.
Количество белков в рационе сокращается до 1 г/кг, жиров – до 1 г/кг и менее, потребность в калориях удовлетворяется в основном за счет углеводов.
Соблюдение диет позволяет повысить эффективность медикаментозного лечения и улучшить качество жизни пациентов.
Лечит подагру врач ревматолог. Записаться на прием к доктору в Москве, пройти обследование и подобрать эффективную схему лечения подагры можно здесь: Врачи - ревматологи

Что такое ревматоидный артрит, причины развития, лечение ревматоидного артрита и реабилитация
Причины остеоартроз плечевого сустава, стадии развития заболевания, диагностика, лечение остеоартроза плечевого сустава, хирургическое лечение остеоартроза плечевого сустава
Виды, симптомы, стадии, диагностика и лечение остеоартроза тазобедренного сустава
Причины, симптомы, методы лечения артроза коленного сустава

Ерцкин Василий Викторович

15 лет

11 050 ₽
8 500 ₽

Королёв Илья Вячеславович

18 лет

2 500 ₽

Козлов Илья Алексеевич

5 лет

5 500 ₽

Григорян Геворг Саргисович

9 лет

3 000 ₽